Chirurgies
Chirurgie de la Cataracte
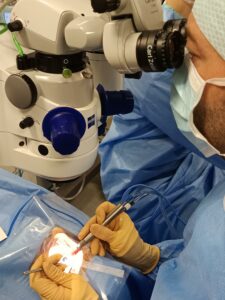
Notions Anatomiques : Le Cristallin/La Cataracte
Le cristallin est une « lentille » au sens optique du terme, située à l’intérieur de l’oeil, permettant l’accomodation ou « focus » c’est à dire la convergence des rayons lumineux vers la rétine afin de permettre la vision de loin et de près.
Vers 40-45 ans, ce cristallin perd de son pouvoir accomodatif et donc sa capacité à se contracter ou se relâcher pour permettre le focus de près ou de loin, c’est ce que l’on appelle la presbytie.
Plus tard, généralement à partir de 60-65 ans (parfois plus tôt, parfois plus tard selon de multiples facteurs potentiels), ce cristallin, initialement transparent à tendance à s’opacifier, la raison principale la plus fréquente étant le « vieillissement » de celui ci.
Cette opacification entraîne la « cataracte » à proprement parler et sera responsable d’une baisse souvent progressive de vision ainsi que de la meilleure acuité visuelle corrigée (donc non améliorable par le port de lunettes ou autre moyen de correction optique traditionnel).
Dès lors, la chirurgie de la cataracte pourra vous être proposée par votre chirurgien ophtalmologiste.
Déroulement de la chirurgie de la cataracte
Le Dr Moineau opère sur l’Hôpital Saint Joseph, 26 Bd de Louvain (13008), ainsi que sur la clinique Bouchard, 77 Rue du Dr Escat 13006
La chirurgie de la cataracte est l’acte chirurgical le plus pratiqué de France, toutes chirurgies confondues et représente pratiquement 1 million d’interventions/an en France en 2024.
Il s’agit d’une chirurgie très standardisée, reproductible et performante avec un très haut taux de satisfaction patient.
Dans la grande majorité des cas, l’intervention se déroule en ambulatoire (sans hospitalisation à la nuit), sous anesthésie topique (collyres anesthésiants), avec une légère sédation intra veineuse prodiguée par l’anesthésiste. Il faudra venir A JEUN.
L’intervention est très courte, une 10ne de minutes à peine pour le geste chirurgical en lui même, et assez indolore, bien que vous puissiez ressentir des choses, notamment la gestuelle du chirurgien, étant éveillé.
Les 2 yeux ne sont pas opérés le même jour mais à une semaine ou 15 jours d’intervalle en général.
Contrairement à une idée reçue largement répandue, il ne s’agit ni d’une « peau sur l’oeil », ni d’une chirurgie laser:
Le principe repose sur une extraction-aspiration du cristallin à l’intérieur de l’oeil (en respectant son « enveloppe » = sac capsulaire), qui se fait de façon manuelle, via l’utilisation d’une sonde à ultrasons ou « phakoemulsification » puis en le remplaçant par un implant, qui n’est autre qu’un cristallin artificiel, venant remplacer votre cristallin défaillant.
À ce jour, de nombreuses technologies d’implants existent, en constante évolution-amélioration avec des indications, des contres-indications, des avantages et inconvénients propres à chacun.
Il sera donc primordial de bien choisir votre implant en concertation avec votre chirurgien afin de répondre le plus possible à vos souhaits et attentes de vision apres l’intervention.
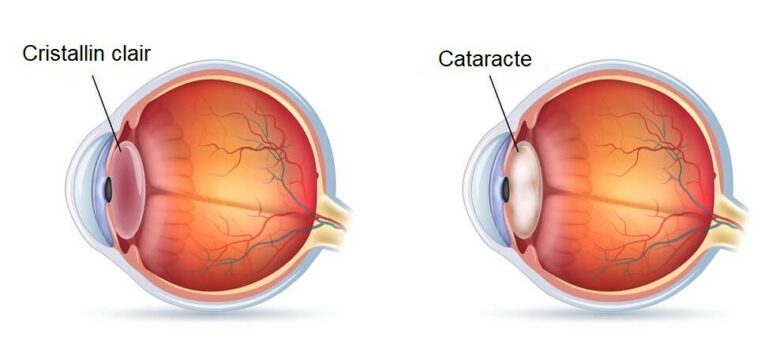
Les différents types d’implants
Le choix vous sera toujours détaillé par votre chirurgien en tenant compte des particularités de vision, anatomiques ou pathologiques autres, propres à chaque patient. Nous sommes à votre écoute pour vous conseiller et vous aider à faire le meilleur choix selon vos attentes. N’hésitez pas à nous poser des question !
- Les implants sont constitués de plastiques complexes médicaux souples, relativement inertes et prévus pour durer A VIE.
Un implant donné n’est pas possible pour tous les patients.
Il faut bien comprendre que le résultat visuel final pourra fortement varier d’un patient à l’autre selon de nombreux paramètres, votre vision initiale, les éventuelles contre-indications à certains types d’implants ainsi que vos attentes et votre choix d’implant définitif effectué en concertation avec votre chirurgien lors des consultations pré-opératoires.
A NOTER: Le Dr Moineau privilégie toujours lorsque cela est possible et adapté, le choix d’implants de conception et de fabrication Française,  …ce qui malheureusement est loin d’être le cas actuellement partout ailleurs…
…ce qui malheureusement est loin d’être le cas actuellement partout ailleurs…

![]()
Ces implants sont les plus anciens et les plus utilisés. Ils sont en outre entièrement pris en charge par la sécurité sociale et ne présentent donc pas de surcoût patient.
Ils permettent la correction de la myopie et/ou l’hypermétropie, et donc principalement la vision de loin, nécessitant le plus souvent le port de lunettes pour voir de près après l’intervention.

Sont calculés sur mesure pour chaque patient par votre ophtalmologiste en fonction des données pré-opératoires recueillies et présentent donc souvent un petit surcôut pour le patient ( de l’ordre d’une centaine d’euros pour l’implant).
Permettent la correction de l’astigmatisme, chez les patients le nécéssitant.
Ils peuvent être soit monofocaux, soit multi-focaux, voire EDOF.

Technologies plus complexes et plus récentes, permettant une bonne vision de près (correction de la presbytie), ainsi que de loin, afin d’être indépendant des lunettes dans la vie quotidienne.
Cette gamme d’implant est souvent plus coûteuse (env 300-500 euros par implant).
Ils ont certaines contre indications et effets secondaires (dont halos lumineux) et ne peuvent donc pas être proposés à tous les patients.
Une paire de lunettes complémentaire en cas de besoin de vision trés précise de loin ou de près sera parfois nécéssaire en appoint.

Gamme hétérogène d’implants, regroupant des technologies diverses.
Ils permettent une bonne vision de loin le plus souvent ainsi qu’une bonne vision « intermédiaire » c’est à dire ordinateur, vision à 66cm, mais sont moins performants pour la vision de près (lecture, petits caractères etc..).
Ils présentent aussi un surcoût patient très variable selon chaque implant.
Et après l’intervention Docteur ?
En post opératoire
Le patient retourne à son domicile le jour même immédiatement après la chirurgie dans la grande majorité des cas, sauf impossibilité ou si vous ne remplissez pas les critères de chirurgie ambulatoire, dans de rares cas, une nuit d’hopitalisation pourra être prévue en amont lors de votre parcours de soin.
Vous devrez porter une coque oculaire protectrice surtout de nuit pendant quelques jours, et instiller quotidiennement des collyres antibiotiques et anti-inflammatoires pendant plusieurs semaines.
Le repos est conseillé quelques jours. Il faudra bien veiller à respecter les consignes d’hygiène lorsque vous manipulez vos collyres et éviter de mettre dans l’oeil tout autre chose que ce qui vous a été prescrit par votre chirurgien.
Ne pas mouiller la tête lors de la toilette pendant au moins 1 semaine, éviter toute activité sportive ainsi que les activités salissantes/ maquillage ou le fait de mettre la tête sous l’eau pendant au moins 15 jours voire plus après l’intervention.
Une sensation de picotement, ou de grain de sable dans l’oeil, ainsi qu’une légère rougeur et une sensibilité à la lumière sont quasi permanents en post opératoire et pourront perdurer quelques semaines, le temps de la cicatrisation complète.
Un premier contrôle post opératoire précoce aura lieu dans les jours suivants la chirurgie, le rendez-vous vous aura déja été remis en amont lors des consulations pré-opératoires.
La récupération visuelle est en règle générale très rapide, dès les jours suivants l’intervention, bien que la vision “définitive” ne soit évaluée qu’environ 1 mois après la chirurgie lors de la seconde consultation post opératoire obligatoire ou une éventuelle paire de lunettes notamment pour la vision de près vous sera prescrite si besoin.
Risques Chirurgicaux
-
Nous opérons des êtres vivants , la médecine et le corps humain n’étant malheureusement pas une science parfaite, il existe comme pour absolument toute intervention chirurgicale des risques qui ne dépendent pas uniquement du chirurgien mais aussi, bien souvent du patient, de la cicatrisation propre à chacun, ainsi que du risque infectieux notamment.
-
2 chiffres que nous ne connaissons pas en médecine et particulièrement en chirurgie : 0 et 100.. Car le risque 0% n’existe pas, ni 100% de réussite malheureusement.
-
Bien que la chirurgie de la cataracte offre un taux exceptionellement élevé de satisfaction patient et un très faible taux de complications, que les techniques ne cessent de s’améliorer de même que les traitements, quelques risques chirurgicaux demeurent parmi lesquels :
- Erreur réfractive résiduelle: Elle n’est pas une complication chirurgicale à proprement parler mais plutot un “évenement” indésirable. La puissance des implants qu’il vous faudra dépend de nombreux paramètres propres à chaque oeil et déterminée lors des consultations pré-opératoires. Bien que les machines et les formules de calcul s’améliorent année après année, il existe TOUJOURS une marge d’erreur de la puissance de l’implant (souvent très limitée) mais risque majoré particulièrement en cas d’oeil “atypique”, très myope ou très hypermétrope par exemple, en cas de pathologie oculaire associée, de cataracte très avancée d’antécédent de chirurgie réfractive cornéenne ou encore de cicatrisation post opératoire “excessive”. Cela pourra amener le patient à porter une paire de lunettes complémentaires pour ajuster sa vision car une fois en place, le retrait d’un implant s’avère délicat et la reprise chirurgicale non dénuée de risques…
-
- La rupture capsulaire postérieure : “Complication” per opératoire plus fréquente bien qu’il s’agisse plutôt d’un “Aléa thérapeutique” mais peut concerner de 1 à 3% des chirurgies. Le risque est nettement majoré en cas d’antécédent de traumatisme oculaire, d’injections intra vitréennes, de cataracte “compliquée” ou très avancée, ainsi sur que certaines conformations physiologiques propres à chaque patient. Il s’agit d’une rupture ou d’une désinsertion de la capsule postérieure du cristallin, qui doit normalement être laissée intègre lors de la chirurgie mais qui peut être fragilisée pour diverses raisons comme évoqué. Elle peut n’avoir aucune conséquences ou aboutir au fait que le chirurgien ne puisse pas mettre en place l’implant initialement voulu, notamment en cas d’implants “premium”, multifocaux ou toriques. Dans la grande majorité des cas elle est sans grande conséquences, le chirurgien ayant alors recours à un implant de “secours ” dit de “sulcus”, de fixation différente par rapport aux implants de sac initialement prévus. Dans de rares cas, un retrait total du cristallin est impossible ainsi que la mise en place d’un implant. Une secondaire chirurgie devra alors être programmée dans les jours suivants.
-
- L’Oedème maculaire post opératoire. Il s’agit d’une inflammation réactionnelle de la rétine à la chirurgie , pourtant non directement concernée par la chirurgie de la cataracte, et survenant dans les jours ou semaines suivant l’intervention. Le risque est nettement majoré chez les personnes diabétiques, avec des pathologies inflammatoires chroniques, des antécédents d’uvéite ou de DMLA… La plupart du temps sans conséquences, il se traite par l’instillation de collyres pendant plusieurs semaines et a tendance à bien régresser. Dans de rares cas si le traitement en collyres ne suffit pas, une injection cortisonée dans l’oeil pourra être effectuée à distance.
-
- L’infection post opératoire (Endophtalmie) : C’est une complication post opératoire rare (Moins de 1 cas sur 3500 chirurgies actuellement en France), mais potentiellement très grave...Bien que la chirurgie soit effectuée dans des conditions d’asepsie strictes avec désinfection pré-chirurgicale, matériel stérile, instillation d’antibiotiques dans l’oeil en fin d’intervention + collyres antibiotiques, un certain nombre de patients vont présenter ce type de complication…Le risque zéro n’existant pas en chirurgie, surtout implantaire. Elle n’est pas forcément du ressort du chirurgien, et les patients diabétiques et/ou immuno-déprimés notamment y seront plus à risque. Il est donc également très important pour le patient de bien respecter les consignes d’hygiène en post opératoire, se laver les mains avant d’instiller les collyres, protéger l’oeil les premiers jours, porter les coques oculaires etc.. Cette complication pourra nécessiter une hospitalisation en urgence, l’instillation de collyres antibiotiques spécifiques en intra oculaires, voire une reprise chirurgicale.. Dans de rares cas, cette complication peut entraîner la perte fonctionnelle voire anatomique de l’oeil, heureusement rarissimes de nos jour.