Chirurgies
Pathologies et chirurgies de la Cornée
Notions Anatomiques : La cornée
La cornée est l’organe « transparent », qui sépare l’extérieur de l’intérieur de l’oeil.
Elle possède un pouvoir de convergence des rayons lumineux, afin de laisser passer la lumière et les images vers la rétine, située à l’arrière de l’oeil. Elle est constituée de 5 couches anatomiques principales:
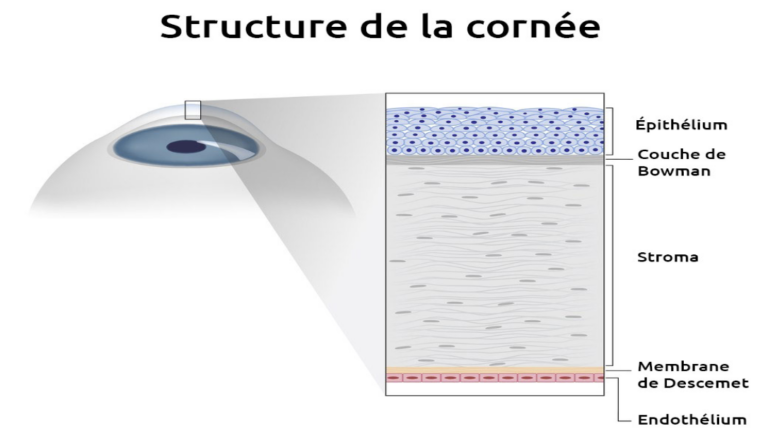
L’épithélium cornéen
Constitue la couche cellulaire externe, reposant sur la membrane basale et au contact du film lacrymal.
Il cicatrise très vite et a pour rôle de protéger le stroma ainsi que de « lisser » en permanence la surface cornéenne.
Il repose et est séparé du stroma par la membrane basale ou couche de Bowman
Le Stroma cornéen, représente 90 % de l’épaisseur de la cornée.
Il est constitué principalement de couches de collagènes réparties de façon très particulière et qui assurent sa transparence.
Cicatrisant malheureusement assez mal, de nombreuses pathologies peuvent entrainer une taie cornéenne (ou cicatrice opaque) responsable d’une une perte locale ou plus diffuse de la transparence de la cornée et donc de la vision, d’autant plus que proche du centre de la cornée ou de l’axe visuel.
Parmi ces pathologies, on retrouve actuellement le plus souvent les kératites infectieuses chez les porteurs de lentilles de contacts, les kératites à herpès virus, les traumatismes oculaires, ainsi que le kératocône, responsable pour sa part d’une déformation progressive complexe de la cornée.
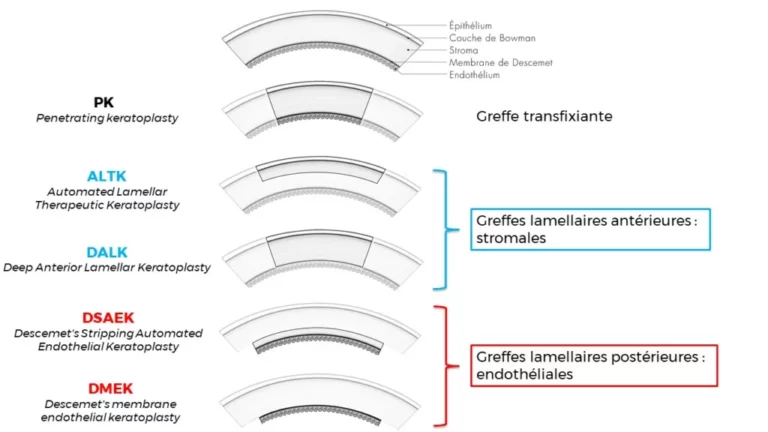
Ces pathologies potentiellement responsables de baisses de visions profondes et non corrigeables par lunettes ou autres moyens optiques, peuvent nécessiter la réalisation d’une greffe profonde de la cornée (DALK ou Deep Anterieur Lamellar Keratoplasty) voire Keratoplastie Transfixiante (KT ou PK= Penetrating Keratoplasty).
Le greffon sera maintenu en place le plus souvent par un surjet, avec des fils opératoires extrêmement fins.
La couche des cellules endothéliales.
-
Constitue la couche la plus interne et la plus fragile de la cornée et repose sur la membrane de Descemet qui constitue un plan de clivage chirurgical.
-
Ces cellules agissent comme de petites « pompes » et maintiennent des échanges constants entre le stroma cornéen et l’humeur aqueuse, à l’intérieur de l’oeil, afin de maintenir un taux d’hydratation constant de la cornée ainsi que sa transparence.
-
Malheureusement, nous ne « fabriquons » plus de ces cellules après la naissance. Nous naissons avec un certain nombre de cellules qui décroit tout au long de la vie.
-
En cas de défaillance, une insuffisance endothéliale sera responsable d’un oedème de cornée, par “gonflement aqueux” de cette dernière.
De nombreuses pathologies dont la Dystrophie endothéliale de Fuchs ou « Cornea Guttata » sont responsables d’une raréfaction de ces cellules, et pour les cas les plus évolués d’une baisse de vision qui pourra nécessiter une greffe endothéliale (DMEK ou DMLK ou Descemet Membrane Endothelial Keratoplasty).
-
Cette méthode chirurgicale est la plus plus récente et la plus “physiologique” des techniques opératoires dans cette indication, remplaçant uniquement ce qui a été préalablement retiré. Elle est actuellement la technique de référence en France et dans le monde dans cette indication et a pratiquement complètement supplanté la méthode DSAEK, plus ancienne et avec de moins bons résultats, auparavant réalisée.
-
Au cours de cette intervention, un petit « rouleau » de cellules saines (prélevées sur un donneur) sera injecté dans votre œil avant d’être maintenu temporairement en place par une bulle d’air, afin de remplacer vos cellules défaillantes et permettre à votre cornée de regagner sa transparence.
Schématisation en fonction de la profonfeur et du type de greffe réalisé
La chirurgie de la Cornée en pratique
Les indications et modalités opératoires seront bien sur toujours à évaluer et discuter avec votre chirurgien.
Les greffes de cornée sont réalisées la plupart du temps sous anesthésie générale, au décours d’une hospitalisation d’une nuit en post opératoire.
Un repos dans une certaine position (notamment décubitus dorsal) pourra vous être prescrit par votre chirurgien, selon le type de greffe effectué en post opératoire immédiat.
Vous aurez nécessairement des collyres (antibiotiques, anti-inflammatoire) à instiller dans l’oeil en post opératoire, souvent pour une durée longue (anti rejets).
Le repos est important dans les jours suivant la greffe et il faudra absolument éviter toute activité physique/sportive, à fortiori si salissante ou traumatique.
Les risques opératoires dépendent assez largement du type de greffe réalisé (risque de rejet d’organe notamment plus important sur les greffes transfixiantes).
Les résultats et suites opératoires différent également grandement selon le type de greffe réalisé ainsi que la pathologie initiale et autres atteintes oculaires éventuellement associées…